Médica ginecologista especialista em Endoscopia Ginecológica titulada pela FEBRASGO, também professora de Yoga...
i
Uma das DST (doenças sexualmente transmissíveis) mais comuns é o papilomavírus humano (HPV), que está por trás da quase totalidade dos casos de câncer de colo do útero e de verrugas genitais.
Um estudo americano estimou que 75% a 80% dos adultos sexualmente ativos irá adquirir uma infecção do trato genital por HPV ao longo da vida - a maioria das mulheres tem o primeiro contato com o HPV entre os 15 e os 25 anos. Estima-se que cerca de 10% da população mundial apresenta o vírus.
O uso do preservativo é um importante aliado na prevenção à doença. Mas os dados não são animadores. Segundo pesquisa divulgada em 2009 pelo Ministério da Saúde, 95% da população sabe da importância do uso da camisinha. Mas apenas 46,5% das pessoas de 15 a 64 anos ouvidas pelos pesquisadores disseram adotar o preservativo em relações eventuais.Outro aliado no combate à doença é a vacinação.
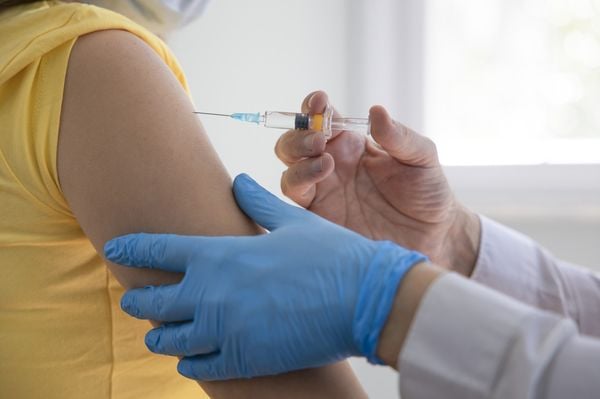
Antes de iniciar a atividade sexual, além de toda a orientação que pode receber da ginecologista, a adolescente - ou mesmo a pré-adolescente - pode se vacinar contra o HPV. Desde agosto de 2006, a Agência Nacional de Vigilância Sanitária (Anvisa) liberou para uso no Brasil duas vacinas que inibem o contágio pelo papilomavírus.
Por enquanto, essas formas de imunização estão disponíveis somente na rede particular de saúde.A realização regular do exame de Papanicolau, de caráter preventivo para as mulheres que já têm atividade sexual, identifica se há alguma alteração no colo do útero, o que é provocado pelo papilomavírus.
Esse exame pode ser complementado com a colposcopia, através da qual também se verificam possíveis lesões causadas pelo HPV.
"A maioria das mulheres tem o primeiro contato com o HPV entre os 15 e os 25 anos".
O que é o HPV
O HPV é um vírus transmitido pelo contato direto com a região infectada nas partes íntimas. Portanto, pode ser contraído em qualquer tipo de relação sexual, incluindo sexo oral, anal ou qualquer outro envolvendo a área genital (até mesmo através dos dedos).
Ele provoca pequenas verrugas na pele dos lábios, na abertura da vagina ou ao redor/dentro do ânus. Embora as verrugas afetem ambos os sexos, as mulheres têm mais verrugas que os homens.Há mais de 100 tipos de HPV.
Eles são classificados como de alto ou baixo risco de causar câncer do colo do útero. Os principais de alto risco são o 16 e o 18 - cerca de 70% dos cânceres de colo do útero são originados deles. Os principais de baixo risco são o 6 e o 11, causadores de 90% das verrugas genitais.
A infecção persistente com certos tipos de HPV pode levar ao câncer do colo do útero, que, só nos Estados Unidos, afeta mais de 10 mil mulheres a cada ano. O vírus pode causar também câncer de ânus, vagina, vulva, pênis ou boca.
"O HPV é um vírus transmitido pelo contato direto com a região infectada nas partes íntimas".
Quais são os sintomas
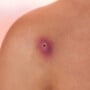
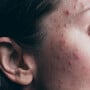
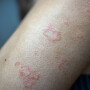
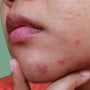
As verrugas são da cor da pele ou róseas, podendo ser lisas e planas ou elevadas, com uma textura áspera. Geralmente, estão localizadas nos lábios ou na abertura da vagina, mas também podem aparecer ao redor ou dentro do ânus. Raramente, pode haver coceira, queimação ou dor na área genital.
As verrugas genitais podem ser descobertas no exame ginecológico, mas o diagnóstico correto é feito por meio de biópsia.Porém, o mais preocupante é que a maioria das pessoas que infectadas com o HPV não apresenta sinais ou sintomas e tem a cura da infecção no prazo de dois anos - muitas vezes sem tratamento. Em 10% a 20% das pacientes, entretanto, a infecção persiste.
Nessa situação, há uma maior probabilidade de se desenvolver um câncer no colo do útero.E não dá para saber quando o paciente foi infectado, já que as verrugas podem aparecer de semanas a um ano depois da exposição ao vírus.
Como é o tratamento
Há muitas maneiras de tratar as verrugas genitais: algumas envolvem o uso de medicamentos; outras, a realização de procedimentos.
A cauterização pode ser feita através de medicações, eletrocautério (cauterizador) ou laser. Mas, em estágios avançados do problema, é necessário realizar cirurgia para a retirada do colo do útero.E vale frisar que, mesmo com tratamento, as verrugas podem voltar. Isso ocorre porque, ao tratarmos as verrugas (sintomas), não eliminamos a causa do problema (o HPV).
Por outro lado, verrugas que ressurgem continuam a ser focos de transmissão da doença, e deve haver um acompanhamento pessoal e médico rotineiro para identificá-las e eliminá-las.
"Há mais de 100 tipos de HPV. Eles são classificados como de alto ou baixo risco de causar câncer do colo do útero".
A importância da vacinação
Existem dois tipos de vacinas. Uma delas é quadrivalente, porque previne contra os tipos 16, 18, 6 e 11. A outra é bivalente, prevenindo contra os tipos 16 e 18, que, como se viu, são os mais perigosos.
As vacinas foram desenvolvidas de acordo com os tipos de HPV mais presentes no câncer de colo do útero. Basicamente, elas estimulam a produção de anticorpos específicos para cada tipo de papilomavírus.
Ambas são administradas por injeção e requerem três doses cada uma - a segunda deve ser dada dois meses após a primeira, e a terceira, quatro meses depois da segunda.O ideal é que uma das vacinas seja aplicada na mulher antes de ela iniciar a vida sexual.
O Ministério da Saúde recomenda que, para tomar a vacina, a pessoa não tenha tido contato com o HPV e esteja na faixa dos 9 aos 26 anos. Espera-se que o uso de qualquer uma dessas vacinas reduza significativamente o número de mulheres que desenvolvem câncer cervical.
Dicas de prevenção
-Usar um preservativo a cada relação sexual. Vale lembrar que o sexo anal também requer o uso de preservativo. Mas sabe-se que, embora fundamental, a camisinha não fornece proteção completa contra a infecção pelo HPV, pois não cobre todas as partes expostas da pele genital;
-Restringir o número de parceiros sexuais;
-Evitar relação sexual em caso de um dos parceiros ter corrimento anormal, ardor ao urinar, erupção cutânea ou úlcera genital;
-Pessoas infectadas em tratamento devem evitar relações sexuais até que a doença esteja curada, a fim de que não aconteçam novas transmissões. Da mesma forma, deve-se evitar o sexo oral, no caso de haver úlceras ou bolhas ao redor da boca;
-As vacinas contra o HPV estão disponíveis na rede particular e podem ser tomadas dos 9 aos 26 anos de idade;
-Visitar regularmente a ginecologista para verificar se tem DST também é recomendado, especialmente se um ou ambos os parceiros têm outros parceiros sexuais.
Saiba mais: Sintomas de DST