Graduado em medicina pela Pontifícia Universidade Católica de Campinas (1982), com residência médica em Cirurgia Geral n...
i
Como são frequentes os casos de HPV no consultório! A doença já vem sendo considerada uma epidemia, devido ao seu crescimento alarmante, sobretudo entre os jovens, embora seja de fácil prevenção. Considerada uma DST ou sexualmente transmissível através de dezenas de vírus, ela ainda apresenta métodos obsoletos de tratamento. O HPV ou lesão verrucosa é tratado de uma maneira pré-histórica, por meio de uma cauterização química ou eletrocautério (cauterização com bisturi elétrico), já que poucos são os remédios capazes de atuar sobre as pequenas partículas do vírus, muito menores que uma bactéria. O Imiquimode é o único medicamento capaz de atuar no vírus estimulando uma resposta imunológica do corpo.
Muitas pessoas infectadas não sabem que contraíram o vírus ou se estão passando um ou mais tipos de vírus HPV para um parceiro durante uma relação sexual
A cura da doença, aliás, depende principalmente do nosso sistema imunológico: em 90% dos casos, o nosso sistema imunitário elimina o HPV em dois anos sem apresentar sintomas, embora não se possa garantir que as pessoas que tiveram contato com o HPV não irão desenvolver outros problemas de saúde no futuro.
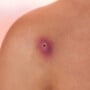
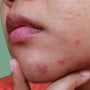
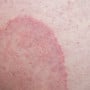
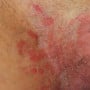
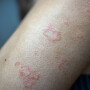
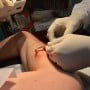
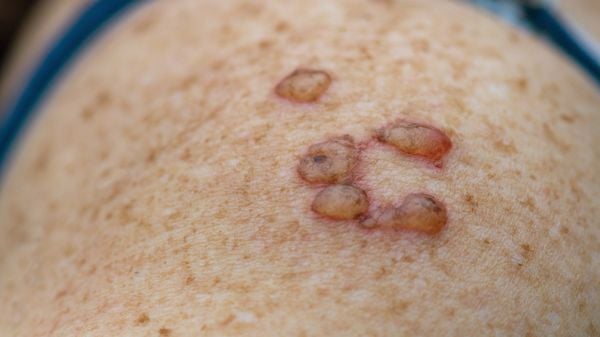
O risco de contaminação é idêntico entre os sexos, mas nos homens as verrugas genitais são mais evidentes, principalmente nos casos em que a pele está acometida pelo vírus, o que facilita a detecção. Já as chamadas lesões subclínicas ou microlesões não podem ser vistas a olho nu, uma vez que acometem a camada mais profunda da pele e é nesse nível que a doença deve ser tratada. Mesmo quando o HPV é confirmado pela presença das verrugas, o tratamento só pode ser iniciado depois de realizada uma peniscopia com biópsia ou o teste de hibridização, para descobrir qual tipo de vírus está causando os sintomas.
Saiba mais: Conheça os sintomas do HPV
Até hoje já foram identificados mais de 200 tipos diferentes de vírus, subdivididos em espécies, sendo em torno de 40 os tipos de HPV específicos que podem infectar as áreas genitais dos homens (e também das mulheres). Dentre eles, cinco são oncogênicos, ou seja, podem causar câncer menos comuns, incluindo cânceres de vulva, vagina, pênis, ânus e orofaringe (parte posterior da garganta, incluindo a base da língua e amígdalas). O câncer de pênis é bastante prevalente entre as camadas menos favorecidas da população, já que a higiene, o uso frequente das camisinhas e os exames regulares são a melhor forma de prevenção. Nos Estados Unidos, por exemplo, a taxa de incidência é de 1 para cada 100 mil habitantes.
O HPV é transmitido pelo contato genital, em geral, durante o sexo vaginal e/ou anal, mas também pode ser transmitido durante o sexo oral. Quando o vírus HPV invade uma célula, geralmente leva de 3 a 6 meses para que uma infecção se torne ativa e a doença clinicamente variável. O vírus pode infectar áreas que não são cobertas pelo preservativo, como a região pubiana nos homens. Em muitos casos, aliás, as verrugas são vistas no púbis.
Mas pode ocorrer do vírus não oncogênico levar anos para se desenvolver, bem como os que causarão câncer. Muitas pessoas infectadas não sabem que contraíram o vírus ou se estão passando um ou mais tipos de vírus HPV para um parceiro durante uma relação sexual. Por isso, os exames médicos devem ser de rotina para ambos os parceiros. Já os exames específicos e os tratamentos devem ser considerados apenas quando houver provas concretas da doença, como o surgimento da verruga.
Saiba mais: Vacina contra HPV protege homens e mulheres contra DST
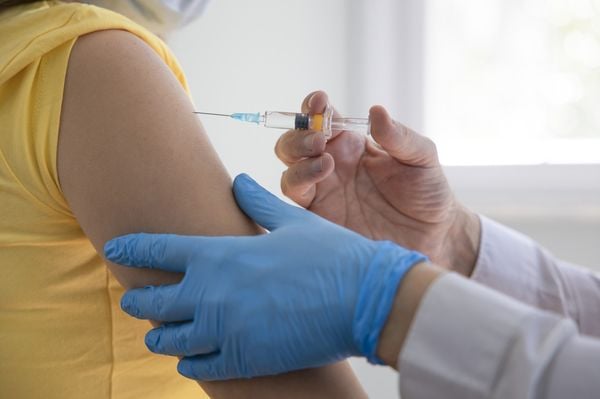
Vacinas
As vacinas são relativamente novas no arsenal terapêutico, mas são efetivas para impedir a proliferação viral no organismo; são seguras e podem proteger homens e mulheres contra alguns dos tipos mais comuns de HPV, inclusive os vírus oncogênicos. Elas são dadas em três doses no período de seis meses e devem ser todas tomadas para se obter o máximo de proteção, sendo mais eficazes ainda quando administradas para jovens entre 11 e 12 anos de idade. A vacina também é recomendada para homossexuais e bissexuais e para homens e mulheres que têm o sistema imunológico comprometido (incluindo as pessoas que vivem com HIV/AIDS, human immunodeficiency virus).