Redatora de saúde e bem-estar, autora de reportagens sobre alimentação, família e estilo de vida.
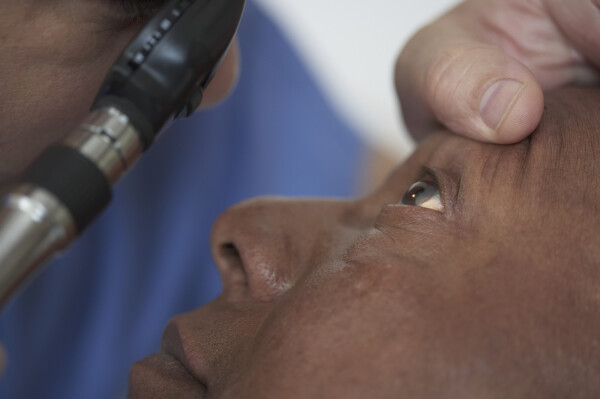
Não dói, mas a sensação é horrível. Do nada, a pessoa para de enxergar ou até mesmo tem a sensação agonizante de estar com bichinhos em seu campo de visão. Tudo isso por causa que a retina, uma das camadas internas do olho, saiu do lugar e, por isso, o nome do quadro clínico de descolamento de retina. MinhaVida conversou com a oftamologista Regina Cele, que tira as principais dúvidas sobre o assunto. Confira abaixo:
1. Qual a importância da retina no processo da visão?
No interior do olho humano, temos algumas estruturas dispostas em camadas. Ela seguem a seguinte ordem: córnea, iris, pupila, cristalino, fundo do olho, vitro, retina, coroide e esclera (branco do olho). As estruturas oculares são dependentes entre si, mas a retina tem o papel principal de transformar o estímulo luminoso em estímulo elétrico para o cérebro poder realizar o processo de enxergar.
2. Quando fica caracterizado o descolamento da retina?
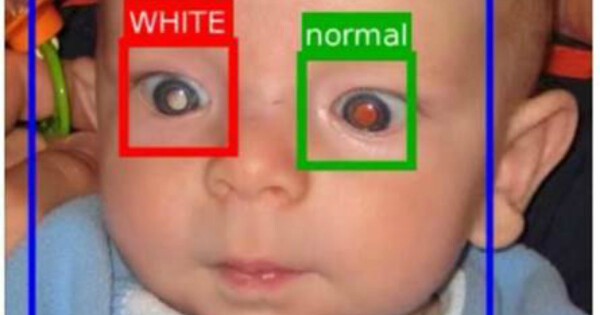
O descolamento de retina ocorre quando a retina descola da coroide, camada extremamente rica em vasos sanguineos e nutrientes e que também assume o papel de irrigar a retina. Quanto mais tempo a retina fica desprendida da coroide, mais desnutrida ela fica. A retina, então, que tem cor alaranjada e consistência flexível, semelhante a um papel celofane, assume a cor esbranquiçada e aspecto endurecido, como se fosse uma folha de cartolina branca.
3. E qual é a gravidade do problema?
O descolamento da retina é considerado um caso de urgência oftalmológica. Assim que apontado o diagnóstico, o paciente deve passar por cirurgia o quanto antes, porque pode acontecer a morte da retina e, consequentemente, a perda da visão. É um caso de urgência, porque não há risco de vida do paciente, mas existe risco de vida do órgão.
4. Existem pessoas que são mais suscetíveis ao descolamento de retina?
O descolamento pode acontecer em pacientes com alto grau de miopia (com mais de dez graus), o chamado alto míope, que têm a retina frágil e afinada e, por isso, já estão predispostos ao problema. Diabéticos também fazem parte do grupo de risco, pois o diabetes é um tipo de microangiopatia, ou seja, altera todos os pequenos vasos de todos os órgãos, logo, a irrigação da retina também fica comprometida. Fora desse grupo, o que pode gerar o problema é fazer movimentos muito bruscos de chicote , como mergulhar, fazer esportes radicais - como o Bungee jumping - ou até o impacto de saltar do chão e descer, como num jogo de vôlei.
5. Quais são os sintomas quando há o descolamento de retina?
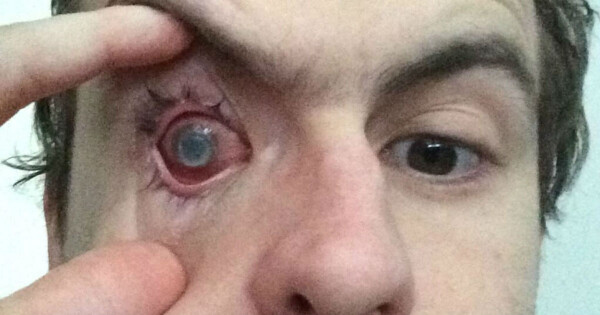
O indivíduo não sente dor, mas a sensação é extremamente desconfortável. Pode haver a perda parcial ou total da visão (nos casos mais sérios) de um olho ou de ambos. Outro sintoma é enxergar um flash de luz extremamente intenso e veloz, ou então, passar pela chamada sensação de moscas volantes , como se existissem insetos voando em seu campo de visão.
6. Quando acontece, qual deve ser o procedimento para evitar danos?
Não use nenhum remédio ou colírio nos olhos. Procure o mais rápido possível por um hospital ou um especialista. O prognóstico da visão ser estabilizada vai depender da velocidade de ação para resolver o quadro clínico. Quanto maior a demora para diagnosticar e tratar, mais tempo a retina ficará doente e poderá levar a danos na visão.
7. Uma vez que a cirurgia é realizada no tempo apropriado, seu resultado é 100% garantido?
O resultado da cirurgia não depende somente de colocar a retina no lugar. Por mais que a parte anatômica esteja adequada, isso ainda não é uma garantia de que as células vão funcionar como antes, ou seja, que os estímulos serão enviados para o cérebro da forma ideal. O resultado nunca vai ser 100% positivo, porque sempre há sequelas. Em alguns casos, pode haver uma perda mínima, quase imperceptível, da visão, enquanto em outros, o que ocorre é o paciente passar a enxergar parcialmente, somente luz, só vultos ou ser acometido pela cegueira.