Redatora especialista na cobertura de saúde, bem-estar e comportamento.

Atualizado em 13/05/2021
O que é Síndrome de Fournier
A Síndrome de Fournier (CID 10 - N49.8), conhecida também como Síndrome de Mellené ou Gangrena de Fournier, é uma doença infecciosa rara e grave de origem bacteriana que leva ao comprometimento de tecidos moles da região perineal e genital.
A infecção, uma fasceíte necrotizante, leva à necrose do tecido lesionado devido à trombose dos vasos que nutrem a pele do local. Homens e pessoas com diabetes são os grupos mais atingidos pela Síndrome de Fournier; entretanto, não são os únicos, uma vez que todas as pessoas podem desenvolver a condição.
Sintomas da Síndrome de Fournier
Os sintomas mais comuns da Síndrome de Fournier são:
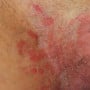
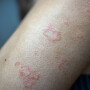
- Vermelhidão na região perineal
- Dor intensa no local acometido pela infecção
- Febre
- Hiperemia (aumento da circulação de sangue no local)
- Drenagem de secreção serosa
- Calafrios
Em quadros mais graves, também é possível observar áreas de pele necrosada e esbranquiçadas por conta da trombose.
Síndrome de Fournier é contagiosa?
A Síndrome de Fournier não é contagiosa. Trata-se de uma doença causada por microorganismos que vivem naturalmente na região genital. "É uma infecção causada por bactérias que se proliferam demais numa pessoa, geralmente, com algum problema de imunidade comprometida", diz Bruno Resende, urologista do Vera Cruz Hospital.
Por se tratar de um quadro infeccioso, a bactéria que origina a síndrome precisa de uma porta de entrada para o organismo. Desse modo, uma lesão no ânus, fístulas e fissuras anais, lesões escrotais e testiculares ou mesmo abcessos na uretra são caminhos para que a bactéria adentre no corpo do paciente.
"Por conta da infecção grave, há uma drenagem do material para a região perineal, desencadeando o problema", explica Sandro Nassar de Castro Cardoso, urologista do Hospital Edmundo Vasconcelos.
Causa da Síndrome de Fournier
A Síndrome de Fournier é causada por uma infecção bacteriana na região genital e perineal (local situado entre o ânus e o escroto no homem, e entre o ânus e a vagina na mulher).
As bactérias que causam o quadro são encontradas naturalmente na região íntima e entre elas, estão os Estreptococos, os Estafilococos, as Enterobactérias e bactérias anaeróbicas. Porém, o principal agente no desenvolvimento da Síndrome de Fournier é a Escherichia coli.
Fatores de risco para a Síndrome de Fournier
A diabetes mellitus é o fator mais associado à Síndrome de Fournier. "Para se ter uma dimensão, em geral, 60% dos pacientes com a síndrome são diabéticos. Mas apesar de ser mais frequente, não é exclusividade destes pacientes", pontua o médico Sandro Nassar de Castro Cardoso.
Homens também são mais propensos a desenvolverem o quadro, já que casos na população masculina são dez vezes mais frequentes do que em mulheres. Outros fatores de risco para a Síndrome de Fournier são:
- Falta de higiene
- Organismo imunossuprimido (por uso de medicamentos ou HIV)
- AIDS
- Obesidade
- Desnutrição
- Procedimentos cirúrgicos
- Infecções do trato urinário ou perianais
- Baixa vascularização e trombose na região
- Alcoolismo
Diagnóstico
O diagnóstico da Síndrome de Fournier é feito a partir de exame clínico e exames de imagem. Isso ajuda a avaliar a extensão das lesões, detectar uma causa subjacente e acompanhar a resposta terapêutica.
A presença de gás nas partes moles do organismo, mostrada em exames de imagem, pode proceder de crepitação, mas a sua ausência não exclui o diagnóstico.
Tratamento da Síndrome de Fournier
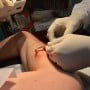
A Síndrome de Fournier tem cura e, para isso, existem diferentes tipos de tratamentos para ela. De uma forma geral, o quadro é tratado com uma cirurgia na qual é retirada a pele necrosada e feita a drenagem da secreção purulenta.
Como a doença apresenta uma progressão muito rápida, a cirurgia devem ser realizada quase imediatamente após o diagnóstico, para evitar complicações e até a morte do paciente. Após o procedimento, o paciente é submetido a antibióticos.
Existe ainda a possibilidade do uso de câmara hiperbárica para o controle do caso. "Mas antes deste estágio, o paciente volta a cada dois dias para o centro cirúrgico, a fim de fazer o acompanhamento e lavagem da lesão. Somente quando não há mais infecção e o tecido de granulação está bom, o médico encaminha para a câmara hiperbárica para aumentar esse tecido", explica Cardoso.
Posteriormente, o paciente é encaminhado para um cirurgião-plástico para reconstruir a área lesionada e necrosada pela bactéria. Entretanto, em casos mais graves da doença, pode haver a necessidade de realizar uma cistostomia e colostomia para evitar a contaminação por excretas da região perineal - ou seja, impedir que a urina passe pela uretra e as fezes pelo ânus.
Outro caso que pede um tratamento específico são pacientes que tiveram a infecção originada de uma doença intestinal. Nestas situações, após realizarem o tratamento padrão para a Síndrome de Fournier, é necessário reconstruir o intestino.
Complicações possíveis
A necrose da pele perineal e genital é uma complicação possível da Síndrome de Fournier. Existe ainda a possibilidade da infecção progredir e se deslocar para outras regiões do corpo. Além disso, a doença pode avançar de uma infecção local para uma sepse ou choque séptico.
Há também casos de morte relacionadas à Síndrome de Fournier. "Infelizmente, a mortalidade é alta por conta das complicações por quadros sépticos", afirma o médico Sandro Nassar de Castro Cardoso.
Como prevenir a Síndrome de Fournier
Para se prevenir da Síndrome de Fournier, é importante tratar as doenças que predispõem o surgimento de lesões típicas do quadro.
Vale também adotar medidas que evitam a proliferação de bactérias, sendo importante manter a higienização correta da região genital (tanto mulheres, quanto homens), além de evitar alimentos ricos em açúcar, pois favorecem o desenvolvimento bacteriano.
É importante dar atenção aos fatores de risco, evitando o consumo excessivo de bebidas alcoólicas, seguir uma alimentação saudável e não fazer uso de antibióticos sem indicação médica.
Referência
Sandro Nassar de Castro Cardoso, urologista do Hospital Edmundo Vasconcelos - CRM: 90871-SP
Bruno Resende, urologista do Vera Cruz Hospital - CRM: 120227