Redatora especialista na cobertura de saúde, bem-estar e comportamento.
O que é vacina
Vacina é uma substância produzida e aplicada ao corpo para que o sistema imunológico tenha uma resposta de proteção contra um agente patógeno que possa vir a agredir o organismo, como vírus e bactérias.
Há diferentes tipos de vacina, como as que usam pedaços de vírus em sua composição, vírus inativados, ou mesmo as inovadoras vacinas de RNA mensageiro, que carregam o material genético do patógeno para provocar uma reação do corpo.
Existem também variadas formas de aplicação das vacinas, sendo aplicações com reforços ou doses únicas, dependendo da formulação do imunizante.
Qual é a importância da vacinação?
A vacinação é uma estratégia de prevenção para doenças ou para minimizar os efeitos que uma patologia pode ter no organismo.
A aplicação de vacinas na população também é fundamental para o controle da transmissão e erradicação de doenças por infecção, como é o caso do sarampo, poliomielite, gripe, meningite, febre amarela, hepatite B entre outras patologias.
"As vacinas são uma das poucas estratégias que mudam a história da humanidade. Você recebe um produto em uma ou outras doses e tem proteção contra uma doença que pode tirar a sua vida (como é o caso da meningite), comprometer muito a qualidade de vida, (como o herpes), ou mesmo o funcionamento da sociedade (caso da gripe). A poliomielite e o sarampo apresentam elevada gravidade para algumas pessoas e também podem ser prevenidos com vacinas", explica a alergista e imunologista Ana Paula Castro, do Instituto da Criança do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.
Como são feitas as vacinas?
De acordo com a Sociedade Brasileira de Imunologia (SBI), a elaboração de uma vacina consiste em quatro etapas. São elas:
1. Identificação do antígeno
A primeira etapa da produção de uma vacina é a identificação de um antígeno - estrutura proteica do agente patógeno que permite uma resposta do sistema imunológico.
Por exemplo: no caso do SARS-CoV-2, o vírus causador da COVID-19, a proteína spike, estrutura proteica localizada na superfície do coronavírus, é o principal antígeno estudado para o desenvolvimento das vacinas.
2. Formulação vacinal
A segunda etapa da produção é a elaboração da fórmula vacinal a partir dos antígenos selecionados na primeira etapa, buscando uma resposta imune eficiente.
3. Testes pré-clínicos de imunogenicidade, eficácia e segurança
Após a elaboração da fórmula da vacina, é preciso testá-la. O primeiro passo é fazer testes em animais de laboratório para estabelecer quantas doses são necessárias para a imunização, assim como o número e intervalo entre doses para que se tenha uma resposta de anticorpos e de linfócitos específicos.
Posteriormente, antes de os testes serem realizados em humanos, é verificada a farmacocinética - a atividade da vacina no organismo -, seus efeitos toxicológicos e segurança de diferentes doses em pelo menos dois animais variados (normalmente camundongos, ratos ou coelhos).
4. Testes clínicos
Posteriormente, são realizados os testes clínicos em humanos - que são divididos em três etapas.
- Fase I: feita com poucos voluntários, avalia a segurança e a imunogenicidade de diferentes doses da vacina
- Fase II: visa testar um grupo maior de pessoas, assim como a imunogenicidade e segurança da dose da vacina selecionada na fase I
- Fase III: teste com milhares ou dezenas de milhares de pessoas que são naturalmente expostas ao agente patógeno para certificar se há segurança e eficácia da vacina.
Se as três fases dos testes clínicos ocorrerem sem problemas graves, a vacina é, então, liberada para ser aplicada na população.
Tipos de vacinas
Existem diferentes tipos de vacina desenvolvidas e em desenvolvimento atualmente. Elas podem ser classificadas em vacinas de primeira, segunda e terceira geração. Confira as diferenças entre elas:
Vacinas de primeira geração
As vacinas de primeira geração utilizam o agente patógeno inativado ou atenuado em sua fórmula. De acordo com a Sociedade Brasileira de Infectologia, a vacina de microrganismos inativados é o tipo mais tradicional de imunizante e é considerada a mais segura. Porém, induz uma resposta de curta duração.
Vacinas de raiva, da gripe (influenza) e da poliomielite (Salk), por exemplo, utilizam esse tipo de tecnologia de inativação do vírus para ativarem o sistema imunológico contra as respectivas doenças.
Já as vacinas de microrganismos atenuados costumam induzir resposta imunológica de longa duração com doses únicas. Utilizam a tecnologia de atenuação do vírus as vacinas de tuberculose (BCG), febre amarela, caxumba, sarampo e poliomielite (Sabin).
Atualmente, duas vacinas para COVID-19 são de primeira geração: a Coronavac e Sinopharm, uma vez que ambas utilizam tecnologia de inativação do SARS-CoV-2.
Vacinas de segunda geração
As vacinas de segunda geração são as que utilizam fragmentos do agente patógeno. Esses pedaços são obtidos por meio de processos bioquímicos ou tecnologia recombinante. Alguns exemplos de vacinas que usam fragmento de microrganismos são as de meningite (conjugadas), tétano (toxinas inativadas), malária (VLP), papiloma (VLP) e hepatite (proteína recombinante).
Outro tipo de vacina que pertence a este grupo são as fórmulas que contêm vetores virais, vírus manipulados geneticamente sem capacidade de replicação e que expressam o antígeno do patógeno.
Por exemplo: no caso da COVID-19, foram usados adenovírus não replicantes para formulações de algumas vacinas. Esses adenovírus foram modificados geneticamente para serem capazes de invadir células hospedeiras do corpo e, assim, expressar suas proteínas, incluindo a proteína spike do SARS-CoV-2.
O adenovírus, porém, não tem o poder de replicar a proteína spike, por isso não infecta novas células do corpo. Essa tecnologia de vetor vacinal é inovadora e tem sido usada em fórmulas como a vacina CanSino e a vacina Sputinik V.
Vacinas de terceira geração
As vacinas de terceira geração são as fórmulas com o uso de material genético. É o caso da vacina de RNA mensageiro. Inovadoras, essas vacinas apresentam baixo custo de investimento e são usadas sem grandes dificuldades por profissionais de saúde.
O princípio desse tipo de vacina é usar o mecanismo de produção proteica do RNA mensageiro para sintetizar o antígeno necessário.
"As vacinas de RNA mensageiro utilizam um pequeno fragmento do código genético do vírus envolto em camada lipídica, formando nanopartículas que são injetadas. Isso não é capaz de causar uma infecção, mas pode ser suficiente para que as células, ao absorver esse código genético, passem a produzir uma proteína que existe na superfície do vírus para gerar, então, uma resposta do sistema imunológico", explica o infectologia João Prats, da Beneficência Portuguesa de São Paulo.
Até o momento, não há vacinas que utilizam a técnica de RNA mensageiro, sendo as de COVID-19 as primeiras do mundo a se valerem da tecnologia. Entre os imunizantes que utilizam RNA mensageiro, destacam-se a fórmula da vacina da Moderna e a vacina da Pfizer/Biotech.
Vacina de dose única e reforços: diferença
Algumas vacinas são aplicadas uma única vez no corpo humano - as vacinas de dose única. Há, ainda, vacinas que precisam de reforços ao longo do tempo. É importante entender que vacinas com reforços não se tratam de vacinas com doses parceladas da fórmula vacinal.
"Para que as vacinas tenham a respostas de eficácia, elas precisam de alguns ajustes, reforços. Não existem doses parceladas, mas pequenos reforços. Muitas doenças são muito mais graves nos primeiros meses de vida, época em que o sistema imunológico não é tão bom - por isso os reforços", diz Ana Paula Castro.
Soro e vacina: diferença
Vacina e soro imunológico são dois produtos capazes de atuar como imunizadores, porém há diferenças entre as substâncias. Segundo a alergista e imunologista Ana Paula Castro, a vacina é uma forma de oferecer ao organismo uma resposta duradoura e em longo prazo.
O soro, por outro lado, tem efeito instantâneo e temporário no corpo. Além disso, trata-se de uma imunização passiva, já que anticorpos são fornecidos ao organismo após o contato com o agente patógeno.
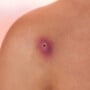
Reação a uma vacina
A aplicação de vacinas costuma trazer algumas reações do corpo. A forma como o organismo reage depende de cada vacina e, claro, de cada pessoa. De uma forma geral, febre e dor local são as reações mais frequentes. Existem ainda pessoas que apresentam reações alérgicas a um dos componentes da fórmula vacinal.
Há ainda quem sofra com desmaio durante a aplicação da vacina. "Algumas pessoas têm medo de agulha e, em ambiente fechado, ao receberem uma picada de agulha, sofrem uma descarga vasovagal, uma alteração da pressão que leva a uma hipotensão e desmaio. É uma reação não pela vacina, mas pelo medo", afirma Ana Paula Castro.
Vale lembrar, entretanto, que embora uma pessoa apresente essas reações, as vacinas só são aplicadas em larga escala na população quando são aprovadas por agências sanitárias e têm sua segurança garantida. Por isso, mesmo com reações como febre, desmaio ou manifestações alérgicas, as vacinas são seguras.
Contraindicação de vacina
As especificações sobre contraindicação dependem de cada vacina. Mulheres grávidas podem tomar uma série de vacinas, como a da gripe e do tétano, mas devem evitar as atenuadas, como a da rubéola e do sarampo.
É possível tomar uma vacina atrasada?
A aplicação de vacinas segue um calendário vacinal (veja abaixo). Porém, mesmo que você não tenha conseguido seguir à risca as datas, é possível tomar uma vacina atrasada.
"Existe um programa de resgate, chamado catch up: se a pessoa não tomou uma vacina, ela pode tomá-la posteriormente. A única coisa que precisa é de orientação, porque para a faixa etária adulta é uma vacina e para a pediátrica, outra", explica a alergista e imunologista Ana Paula Castro.
Sobre adiantar vacinas, isso não é comum, pois o sistema imunológico pode não estar preparado para responder. Entretanto, algumas situações podem pedir que vacinas sejam adiantadas, como epidemias.
"Um exemplo é o sarampo. Dependendo do momento epidemiológico, a vacina que era aplicada aos 12 meses de idade (quando há uma resposta melhor), pode ser adiantada em época de epidemia", diz Ana Paula.
Calendário de vacinação
Conheça o calendário de vacinação brasileiro:
Vacinas no nascimento
- Vacina BCG (Bacilo Calmette-Guerin): dose única. Essa vacina previne formas de tuberculose, como a miliar e meníngea
- Hepatite B: a primeira dose da vacina contra a hepatite B é dada ao nascer, sendo repetida em outras fases da vida.
Vacinas aos 2 meses
- Rotavírus: primeira dose contra a diarreia por rotavírus
- VIP (Vacina Inativada Poliomielite): primeira dose da vacina contra a poliomielite
- Pentavalente: primeira dose da vacina contra a difteria, tétano, coqueluche, hepatite B e Haemophilus influenzae B
- Pneumocócica conjugada: primeira dose contra a pneumonia, otite, meningite e doenças causadas pelo Pneumococo.
Vacinas aos 3 meses
- Meningocócica C: primeira dose da vacina contra uma doença invasiva causada pela Neisseria meningitidis do sorogrupo C.
Vacinas aos 4 meses
- Rotavírus: segunda dose da vacina contra a diarreia por rotavírus
- VIP (Vacina Inativada Poliomielite): segunda dose da vacina contra a poliomielite
- Pentavalente: segunda dose da vacina contra difteria, tétano, coqueluche, hepatite B e Haemophilus influenzae B
- Pneumocócica conjugada: segunda dose contra pneumonia, otite, meningite e doenças causadas pelo Pneumococo.
Vacinas aos 5 meses
- Meningocócica C: segunda dose da vacina contra uma doença invasiva causada pela Neisseria meningitidis do sorogrupo C.
Vacinas aos 6 meses
- VIP (Vacina Inativada Poliomielite): terceira dose da vacina contra a poliomielite
- Pentavalente (Vacina adsorvida difteria, tétano, coqueluche, hepatite B e Haemophilus influenzae B): terceira dose da vacina é dada aos seis meses de vida.
Vacinas aos 9 meses
- Febre Amarela: dose única da vacina contra a febre amarela.
Vacinas de 1 ano
- Meningocócica C: reforço da vacina contra uma doença invasiva causada pela Neisseria meningitidis do sorogrupo C
- Pneumocócica conjugada: reforço da vacina contra pneumonia, otite, meningite e doenças causadas pelo Pneumococo
- Tríplice Viral: primeira dose da vacina contra o sarampo, caxumba e rubéola.
Vacinas aos 15 meses
- DTP (Difteria, tétano e coqueluche): primeiro reforço da vacina
- Vacina Oral Poliomielite (VOP): primeiro reforço da vacina contra a poliomielite
- Hepatite A: dose única da vacina contra a hepatite A
- Tetra viral ou tríplice viral + varicela: uma dose da vacina contra sarampo, rubéola, caxumba, varicela e catapora.
Vacinas aos 4 anos
- DTP (tríplice bacteriana): segundo reforço da vacina contra a difteria, tétano e coqueluche
- VOP (vacina oral poliomielite): segundo reforço da vacina contra a poliomielite
- Varicela atenuada: segunda dose da vacina contra a varicela e catapora
- Influenza: vacina contra a gripe.
Vacinas aos 9 anos até 14 anos
Meninas e meninos entre 9 e 14 anos devem tomar duas doses da vacina contra o HPV (papiloma, vírus humano que causa cânceres e verrugas genitais) num intervalo de seis meses entre cada dose.
Calendário de Vacinação do Adolescente (10 a 19 anos)
- Hepatite B: a depender da situação vacinal, são realizadas três doses da vacina contra a hepatite B
- Dupla adulto (dT): reforço da vacina contra a difteria e tétano acontece a cada 10 anos
- Tríplice viral (SCR): a depender da situação vacinal, são realizadas duas doses contra o sarampo, caxumba e rubéola
- Febre amarela: a depender da situação vacinal, é realizada uma dose única contra a febre amarela
- Vacina meningocócica C (conjugada): a depender da situação vacinal, é realizado o reforço ou dose única da vacina contra doenças invasivas causadas por Neisseria meningitidis do sorogrupo C
- Pneumocócica 23 Valente: a depender da situação vacinal, é realizada a primeira dose da vacina contra a pneumonia, otite, meningite e outras doenças causadas pelo Pneumococo. Essa vacina é indicada para a população indígena e grupos-alvo específicos.
Calendário de Vacinação do Adulto (20 a 59 anos)
- Hepatite B: a depender da situação vacinal, são realizadas três doses da vacina contra a hepatite B
- Dupla adulto (dT): o reforço da vacina contra a difteria e tétano acontece a cada 10 anos
- Febre amarela: a depender da situação vacinal, é realizada uma dose única da vacina contra a febre amarela
- Tríplice viral (SCR): a depender da situação vacinal, são realizadas duas doses da vacina contra o sarampo, caxumba e rubéola em pessoas entre 20 e 29 anos. Em pessoas a partir dos trinta anos, é realizada apenas uma dose da vacina
- Pneumocócica 23 Valente: é realizada uma dose da vacina contra a pneumonia, otite, meningite e outras doenças causadas pelo Pneumococo. Essa vacina é indicada para a população indígena e grupos-alvo específicos.
Calendário de Vacinação do Idoso (60 anos e mais)
- Hepatite B: a depender da situação vacinal, são realizadas três doses da vacina contra a hepatite B
- Febre amarela: A depender da situação vacinal, é realizada uma dose única da vacina contra a febre amarela
- Dupla adulto (dT): O reforço da vacina contra a difteria e tétano acontece a cada 10 anos
- Pneumocócica 23 Valente: É realizada uma dose da vacina contra a pneumonia, otite, meningite e outras doenças causadas pelo Pneumococo. Essa vacina é indicada para a população indígena e grupos-alvo específicos (idosos acamados e/ou em instituições fechadas)
- Influenza: A vacina contra a gripe é realizada em doses anuais.
Calendário de Vacinação da Gestante
- Hepatite B: três doses da vacina contra a hepatite B, dependendo da situação vacinal
- Dupla adulto (dT): o reforço da vacina contra a difteria e tétano acontece a cada 10 anos. A depender da situação vacinal, são realizadas três doses em gestantes
- dTpa (Tríplice bacteriana acelular do tipo adulto): uma dose da vacina contra a difteria, tétano e coqueluche é realizada em todas as gestações a partir da 20ª semana de gestação ou 45 dias após o parto (puerpério)
- Influenza: a vacina contra a gripe é realizada em doses anuais.
Referência
Ana Paula Castro, alergista e imunologista do Instituto da Criança do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo - CRM: 69748/SP
João Antonio Gonçalves Garreta Prats, infectologista BP - A Beneficência Portuguesa de São Paulo - CRM: 155.732
Sociedade Brasileira de Imunologia
Faculdade de Ciências Médicas - Unicamp.