Joji Ueno é ginecologista-obstetra. Dirige a Clínica Gera e o Instituto de Ensino e Pesquisa em Medicina Reprodutiva de...
i
Existem vários tipos de tratamento para uma mesma paciente, contudo sempre um deles é o mais indicado. Normalmente, inicia-se pelo menos complexo, quando há esta possibilidade. O melhor tratamento é aquele que corrige a alteração que está comprometendo a fertilidade da maneira mais simples possível. Assim, muitas pacientes são beneficiadas com o tratamento clínico, feito com antibióticos ou indutores de ovulação.
É claro que o tratamento somente dará resultado se o restante da pesquisa básica for normal. Sempre se deve levar em conta o quadro clínico e o diagnóstico para determinar o melhor tratamento. Neste contexto, é de extrema relevância a idade da paciente: as mais novas (com menos de 30 anos) podem esperar por tratamentos mais prolongados; as mais velhas (com mais que 35 anos) têm urgência por um resultado positivo.
O tratamento pode ser clínico ou cirúrgico, temos ainda a opção da reprodução assistida. Os dois primeiros podem ter resultados imediatos, mas em geral eles demoram meses, pois, apesar de aparentemente não haver nada de errado com a paciente, somente se pode dizer que o tratamento não deu certo ao final de um tempo de observação e tentativas, costumeiramente um ano. Então pondera-se muito bem a utilização de tratamentos clínicos e, em especial cirúrgicos, em mulheres mais velhas, pelos riscos de se estar "perdendo" um precioso tempo que ela não tem. Por outro lado, a reprodução assistida não é a melhor indicação para todas as pacientes.
Tratamento clínico
As alterações hormonais geralmente são resolvidas com tratamento clínico. Pacientes que não ovulam podem engravidar com administração de hormônios. Elas podem apresentar os ovários micro-policísticos. O medicamento mais simples é o citrato de clomifene (Clomid, Indux, Serophene), que provoca o crescimento de folículos que liberam os óvulos na metade do ciclo menstrual. A ovulação também pode ser promovida com o emprego de gonadotrofinas (Gonal, Puregon, Menopur, Gonadopin, entre outras), que estimulam os ovários de maneira mais vigorosa, por isso deve ter controle médico rígido.
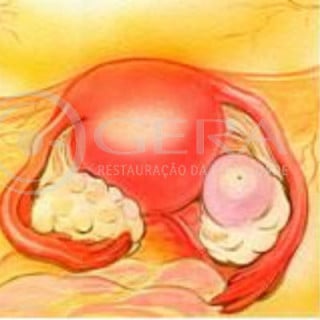
A administração descontrolada pode levar à hiperestimulação ovariana, causando risco de vida ou resposta insuficiente. É necessário o controle ultra-sonográfico e/ou dosagem hormonal. Os demais tratamentos clínicos objetivam adequar outros hormônios que interferem na fisiologia reprodutiva ou sanar infecções genitais, com antibióticos ou cremes vaginais.
Tratamento cirúrgico
Os tratamentos cirúrgicos visam facilitar o encontro do espermatozoide com o óvulo ou possibilitar a implantação embrionária no útero, bem como o seu desenvolvimento. Portanto, o objetivo das cirurgias é a recuperação funcional e anatômica de órgãos genitais pélvicos e estruturas próximas. A cirurgia deve ser feita por profissional capacitado, pois numa segunda cirurgia a taxa de sucesso é muito pequena, comprometendo a fertilidade definitivamente. Deve-se escolher profissional com experiência em cirurgia para promoção da fertilidade.
Atualmente, é rara a necessidade de laparotomia (cirurgia convencional que utiliza incisão semelhante à cesariana). A maior parte das cirurgias pode ser realizada pela endoscopia ginecológica (técnica diagnóstica e terapêutica). A reversão de laqueadura é realizada pela laparotomia e técnica micro-cirúrgica e consegue gravidez em mulheres sem outras causa de infertilidade em até 80-90%, portanto ainda é a via de acesso preferencial da maioria dos especialistas. A videolaparoscopia e robótica podem ser alternativas. Mas, não acrescentam sucesso maior que a laparotomia na reversão da laqueadura e geralmente são mais onerosas, inclusive, em relação à fertilização in vitro.
Endoscopia ginecológica: a endoscopia ginecológica pode ser diagnóstica ou terapêutica e refere-se principalmente à laparoscopia e à histeroscopia.
Laparoscopia: é efetuada no centro cirúrgico, com anestesia geral. Introduz-se uma óptica através da cicatriz umbilical, após incisão a bisturi na pele local, de forma a não comprometer a estética umbilical. Esta óptica, que tem diâmetro de 1 cm, possibilita a transmissão da imagem para um monitor colorido (videolaparoscopia). Permite além do exame minucioso dos órgãos genitais internos, a realização de diversas cirurgias de modo minimamente invasivo, isto é, com menor agressão ao organismo que o corte do abdome (laparotomia). Com mais dois ou três orifícios próximos aos pelos pubianos, podem-se realizar praticamente todas as cirurgias para restauração da fertilidade, como a plástica tubária. Esta consiste na recuperação morfológica e funcional da tuba. A laparoscopia substitui, com vantagens, o tratamento de endometriose, aderências, diversas alterações tubárias e miomas.
Histeroscopia diagnóstica: geralmente é feita em consultório (ambulatório), possibilita examinar com detalhes e em cores o interior do útero. Uma óptica fina é introduzida no útero através da vagina e a imagem transmitida para um monitor colorido.
Histeroscopia cirúrgica: é feita no centro cirúrgico. Com esta técnica conseguem retirar miomas submucosos, pólipos ou realizar lise de sinéquia (aderência intra-uterina) e septoplastia (tratamento de septos intra-uterinos). Sinéquias e septos são diferentes quanto à etiologia, mas se assemelham na forma de tratamento. Ambos são comunicações entre as paredes uterinas, isto é, elas ficam unidas, diminuindo o espaço interno. O instrumental histeroscópico possibilita a ampliação da cavidade uterina.
Algumas causas comuns de infertilidade
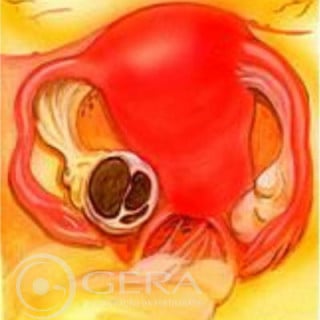
Endometriose
Tecidos semelhantes aos da camada interna do útero que se implantam em outros locais. Podem se localizar na película que reveste o interior do abdome, manifestando-se como pontos avermelhados, brancos ou negros. Mesmo pequenas lesões podem levar a infertilidade devido à produção de substâncias que prejudicam o funcionamento normal do aparelho reprodutor.
Podem progredir levando a aderências graves, provocando a aglutinação dos órgãos locais, dificultado a obtenção de modo natural. A endometriose pode localizar-se nos ovários e provocar aparecimento de cistos contendo material com aspecto semelhante a chocolate (endometrioma). Estes cistos podem ser pequenos ou atingir vários centímetros de diâmetro. A doença pode causar dor e infertilidade, em decorrência da distorção da anatomia local ou produzindo substância que dificulta a concepção. Nem sempre a gravidade desta doença está relacionada à infertilidade ou à dor. Às vezes, endometriose mínima pode ser acompanhada de graves sintomatologias ou infertilidade e, formas avançadas podem ser assintomáticas. O tratamento cirúrgico consiste na remoção das lesões ou sua cauterização laparoscópica, lise de aderências ou exérese de endometriomas.
Aderências pélvicas
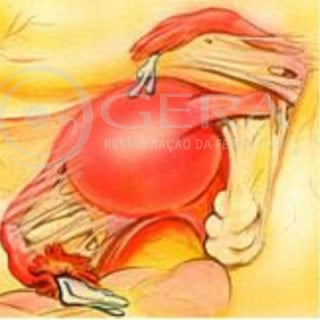
Aglutinação de órgãos localizados na parte baixa do abdome. Podem derivar de infecções que agridem localmente as estruturas e, no processo de cicatrização, determinam a distorção da anatomia local. Outras causas de aderência são endometriose e cirurgias anteriores. As aderências podem acarretar o isolamento dos ovários, impedindo o acesso às tubas, deformidades tubárias e até a oclusão tubária completa; com a cirurgia, realizam-se a lise de aderências e a reconstrução pélvica para restaurar a funcionalidade. Porém, é importante salientar que elas podem se refazer em certo número de pacientes, por isto o cirurgião deve atentar para os detalhes para minimizar esta recorrência, que por menor que seja pode impedir a concepção.
Alterações tubárias
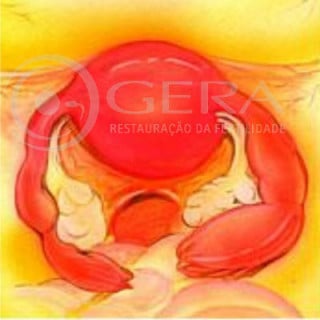
As tubas servem de caminho aos espematozóides até o encontro com o óvulo, bem como de "incubadora" aos pré-embriões nos primeiros dias após a fertilização. Há produção local de líquido que fornece nutrientes para o pré-embrião, até sua chegada no interior do útero, culminando com a implantação em 5 a 7 dias após a fertilização. Outras vezes o acúmulo de líquido no interior da tuba decorrente de infecções ou traumas locais podem provocar acumulo de líquido (hidrossalpinge), tornando a tuba irrecuperável e causadora de dificuldade na implantação após transferência de pré-embrião na Fertilização in vitro, acarretada pela embrio-toxicidade do líquido represado no interior da tuba. As tubas, também podem distorcer em virtude de aderências locais, comprometendo sua função. A laparoscopia possibilita a retirada da tuba excessivamente danificada ou sua recuperação por meio da plástica.
Mioma uterino
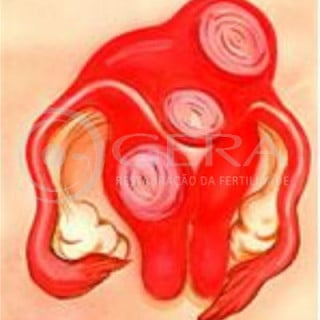
Tumor benigno do útero, que surge na parede uterina. Indica-se a cirurgia se for sintomático ou causa de complicações. Não costumava ser fácil determinar se ele é realmente a causa da infertilidade. Mas em caso afirmativo, ele deve ser retirado. A retirada do mioma (miomectomia) deve ser feita por profissional competente devido ao risco de hemorragia, danos locais que podem levar à formação de aderências ou ruptura uterina durante a gestação. Por isso, laparotomia e miomectomia com cuidados microcirúrgicos podem ser opção mais interessante que a laparoscopia.